导语
你以为“心理社会支持”只能改善情绪?这篇PLOS Medicine的元分析告诉我:如果支持里真的加入“促进行为改变”的硬组件,它甚至可能和“生存率”挂钩。
研究是什么?
心理社会支持干预到底能不能让医疗患者活得更久?作者认为过去同类综述往往纳入研究数量偏少,因此他们做了一个更大规模的RCT元分析,并自称是目前同主题“最大规模”的系统整合之一(“the largest meta-analytic review to date”)。
它的“样本”不是单一队列,而是 106项随机对照试验(RCT),合计 40,280名患者。作者把生存效应拆成两条证据线:
一条是固定随访时点的生存(OR),一条是生存时间过程(HR),并用随机效应模型汇总,再用亚组/元回归去追问“什么类型的支持更有效”。
发现了什么?
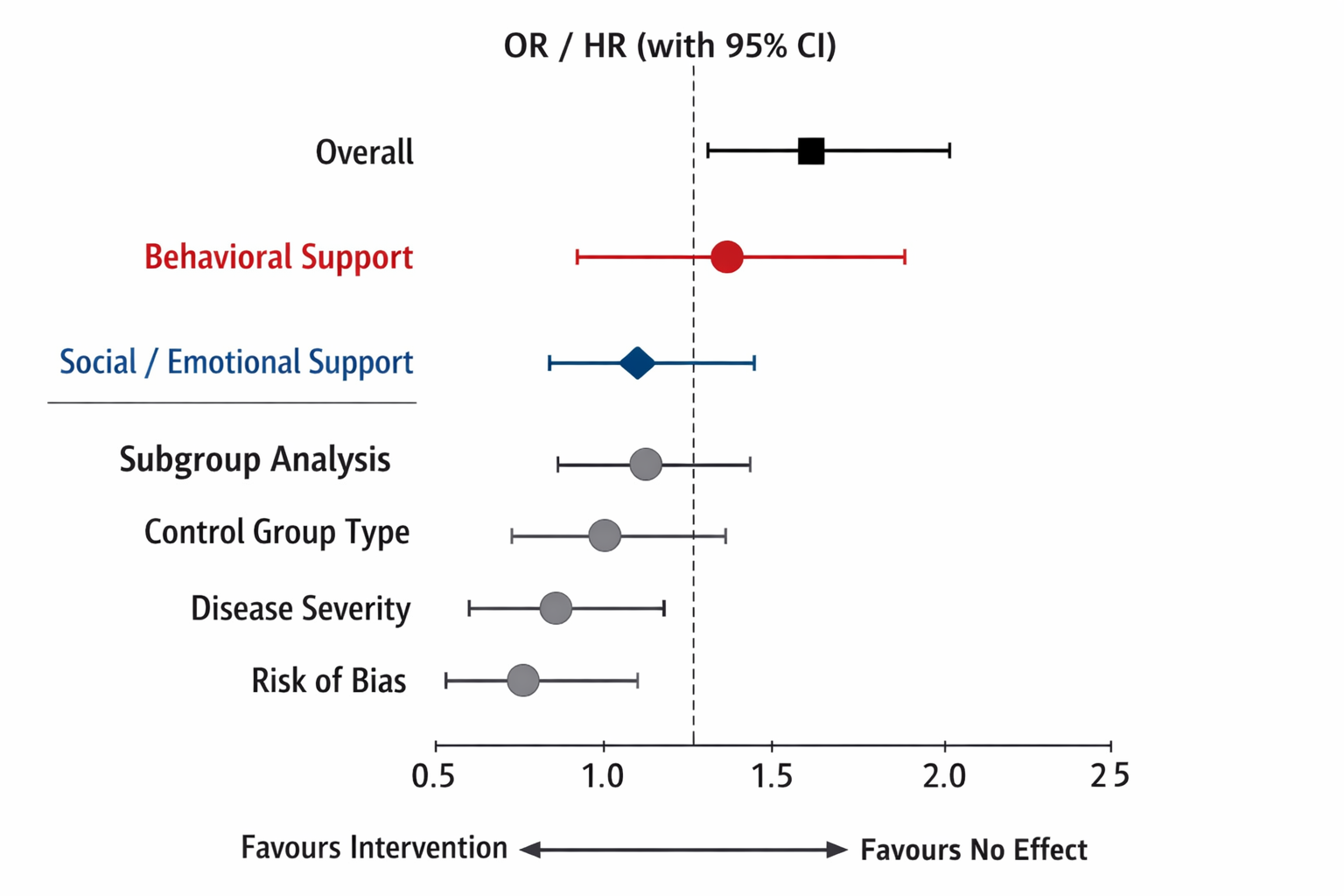
我最关注的“总结果”是:总体上心理社会支持与更高生存相关,但效应并不夸张、且差异主要来自干预内容。
第一,按OR(终点时点生存)汇总:OR=1.20(95% CI [1.09, 1.31],p<.001)。
第二,真正拉开差距的是“是否包含行为支持组件”:
行为支持型干预 OR=1.35(95% CI [1.20, 1.52],p<.001);
而仅社会/情绪支持 OR=1.01(95% CI [0.87, 1.16],p=.94);
两类差异显著(Q检验 p=.002)。
第三,按HR(生存时间)汇总:HR=1.29(95% CI [1.12, 1.49],p<.001),但存在中等异质性(I²≈54%),所以作者进一步用元回归指出:对照组是不是也接受了健康信息/课程、患者疾病严重度高不高,会影响我们看到的效应大小。
想到了什么?
我读完后最大的感受是:这篇文章其实在提醒我们,“心理/社会性变量”并不等于“软结果”,关键在于干预机制链条是否能落到可执行、可重复的行为改变。作者甚至明确给了NNT(≈19.6)这种临床沟通语言,让“统计显著”更容易翻译成“实践意义”。
论文基本信息
Smith, T. B., Workman, C., Andrews, C., Barton, B., Cook, M., Layton, R., … Holt-Lunstad, J. (2021). Effects of psychosocial support interventions on survival in inpatient and outpatient healthcare settings: A meta-analysis of 106 randomized controlled trials. PLOS Medicine, 18(5), e1003595.
论文链接:https://journals.plos.org/plosmedicine/article/file?id=10.1371/journal.pmed.1003595&type=printable

“行为支持组件”是生存获益的关键机制这一核心发现。不过,作者在元回归中提示对照组是否也接受健康信息会影响效应大小,这引出了一个更深的问题:如果对照组本身就包含了高度结构化的行为指导,那么实验组中“行为支持”的额外价值,是否可能被严重稀释,甚至变得不显著?
论文元回归结果确实显示,当对照组接受”健康信息/课程+常规治疗”(TAU)时,生存获益的效应量被显著稀释(HR从1.50降至1.14且不显著)。这提示所谓”行为支持”的生存获益可能并非源于某种特异性的心理社会机制,而是对照组与实验组在行为干预强度上的剂量差异所致。当对照组已包含结构化健康指导(相当于低剂量行为干预)时,实验组额外叠加的动机强化、依从性辅导等高支持组件便呈现出边际效应递减,甚至因”天花板效应”而无法显现统计学差异。这一现象反证了健康行为改变确实是生存获益的核心通路,但也暴露出研究设计的局限:在常规医疗日益重视患者教育的背景下,未来试验可能需要采用更严格的对照(如仅TAU)或更高强度的行为干预,才能准确评估心理社会支持的独立效应,而非简单地将其归因为”行为支持vs情感支持”的二元对立